Periodoncia en Sevilla
La Periodoncia clínica es la especialidad de la Odontología que estudia el diagnóstico, tratamiento y prevención de las enfermedades periodontales, es decir, aquellas que ocurren en la encía de nuestros pacientes. Dentro de las enfermedades periodontales más comunes se encuentran la gingivitis y periodontitis.
¿Cuáles son los primeros síntomas de la gingivitis?
Los primeros síntomas que te dan una pista sobre si padeces gingivitis es que la encía puede sangrar con facilidad, se pone roja e inflamada.
Por otra parte, la halitosis (mal aliento) es común en las personas que padecen gingivitis. Si los dientes se mueven, ya estamos ante una periodontitis. Por otro lado, el dolor no es sistemático, puede estar presente o no.
Todos nuestros pacientes en ClÍnica Dental Dr. Mancebo pasan por nuestro protocolo de periodoncia, ya que, la mayoría de pacientes mayores de 30 años tiene alguna enfermedad y lo desconoce.
A veces la gravedad del cuadro es tal que, sin que el paciente note síntomas subjetivos de gingivitis previa, ya existe una periodontitis crónica instalada. Esto es frecuente en fumadores.
¿Cómo evoluciona la Gingivitis a Periodontitis?
¿Cuáles son los síntomas más graves?
¿Cómo se diagnostica la enfermedad periodontal en la consulta?
Causas de las enfermedades periodontales
Gingivitis y factores de riesgo:
Tratamientos periodontales
La Periodoncia clínica es la especialidad de la Odontología que estudia el diagnóstico, tratamiento y prevención de las enfermedades periodontales, es decir, aquellas que ocurren en la encía de nuestros pacientes. Dentro de las enfermedades periodontales más comunes se encuentran la gingivitis y periodontitis.
B) CURETAJES: RASPADO Y ALISADO RADICULAR
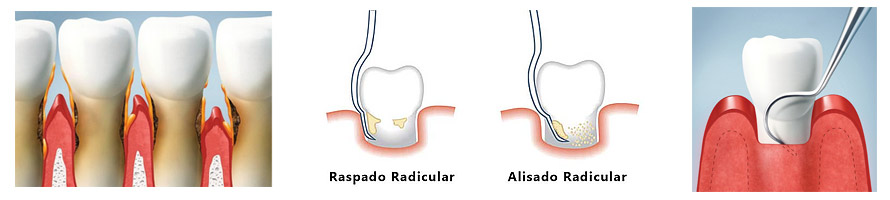
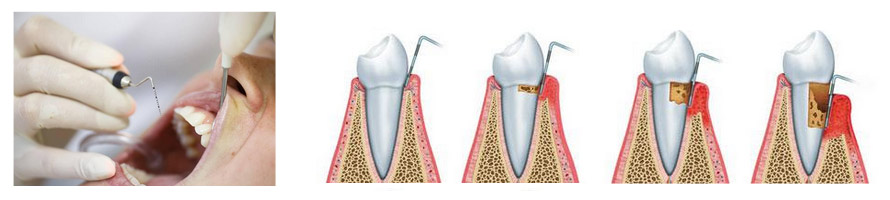
El tratamiento periodontal consiste en eliminar la placa bacteriana y el sarro, a través del alisado y raspado radicular, explicando al paciente por un higienista especializado los modos de realizar una correcta higiene bucal. En los casos iniciales o moderados el tratamiento periodontal básico consiste en raspados y alisados radiculares, este tratamiento periodontal básico de desinfección periodontal consiste en eliminar las bacterias acumuladas en las superficies de las raíces de los dientes por debajo de las encías mediante raspados y alisados radiculares y en corregir los factores bucales que puedan producir retención de bacterias.
Normalmente se realiza en 4 sesiones: dos sesiones para la arcada superior y otras dos para la arcada inferior. Realizaremos una reevaluación para analizar la respuesta al tratamiento pasado un mes y medio después de haber realizado el tratamiento básico. En determinadas periodontitis agresivas posterior a la realización de los raspados también se prescriben unos antibióticos específicos.
C) CIRUGÍA PERIODONTAL REGENERATIVA
En algunos casos con periodontitis avanzada, es posible realizar técnicas regenerativas. Si antes de la fase básica el sarro se encuentra a más de 5-6mm de profundidad, puede estar indicado realizar una fase quirúrgica en la que se procede a separar y levantar un colgajo, que es la mucosa que rodea el hueso del diente, para acceder a la zona a tratar y limpiar la raíz en su zona más profunda. En los casos en los que la periodontitis está muy avanzada, su tratamiento no consistirá únicamente con el tratamiento básico periodontal (raspado y alisado radicular).
En algunas situaciones hemos de regenerar el hueso perdido mediante la aplicación de diferentes productos en el fondo de los defectos óseos. Si con el tratamiento básico hemos sido capaces de eliminar el sarro que había bajo la encía y el paciente no presente bolsas periodontales profundas ni sangrado, podremos pasar a fase de mantenimiento, que por lo general se realiza cada 6 meses.
Otros tratamientos periodontales: Cirugía Estética Periodontal
Cuando existe una recesión gingival o una desarmonía en la sonrisa se necesita realizar procedimientos para devolverle la estética a la encía.
Cirugía para el recubrimiento de recesiones gingivales
Regeneración periodontal
Alargamiento coronario
Perimucositis y Periimplantitis: afecciones de los implantes.
Mucositis periimplantaria
Periimplantitis
ANEXO. Clasificación de enfermedades periodontales y periimplantarias (2020. SEPA)
Se han identificado tres formas de periodontitis: (1) periodontitis, (2) periodontitis necrotizante, (3) periodontitis como manifestación directa de enfermedades sistémicas.
Un sistema de clasificación tiene que incluir la complejidad, los factores de riesgo y la gravedad de la enfermedad.
Los casos individuales de periodontitis se deberían caracterizar según el estadio y grado de la enfermedad.
ESTADIOS: En el proceso de evaluación del estadio de la periodontitis en un paciente hay dos dimensiones: la gravedad de la enfermedad en el momento de su presentación y la complejidad del tratamiento y control de la enfermedad. Esto se realiza midiendo la PIC/CAL mediante sondaje clínico y la pérdida ósea por medio de un examen radiográfico. Estas mediciones tienen que incluir el número de dientes cuya pérdida puede ser atribuida a periodontitis.
- Estadio 1: Periodontitis inicial.
- Estadio 2: Periodontitis moderada.
- Estadio 3: Periodontitis grave con riesgo potencial de pérdida dentaria adicional.
- Estadio 4: Periodontitis avanzada con extensas pérdidas dentarias y riesgo potencial de pérdida de la dentición.
GRADOS: Asignar un grado a un paciente con periodontitis supone valoración del futuro riesgo de progresión de la periodontitis y la probable respuesta a los principios terapéuticos habituales, lo que implica la tasa de progresión.
- Grado A: Progresión lenta.
- Grado B: Progresión moderada.
- Grado C: Progresión rápida.