Alteraciones de la oclusión, trastornos de la ATM y bruxismo en Sevilla
La Articulación Témporo-Mandibular (ATM) es la que une la mandíbula al maxilar superior y, en consecuencia, al cráneo, permitiendo los movimientos de apertura y cierre de la boca y, por lo tanto, la Oclusión, la Fonación y la Masticación.
Patología de la ATM
- La patología de la articulación temporomandibular (ATM) presenta una elevada prevalencia (20-40% de la población).
- Afecta más a mujeres que a hombres, en una proporción 3:1 hasta 9:1 según los autores. En cuanto a la edad, es más frecuente entre los 15 y 45 años. La incidencia es mínima en la edad infantil.
- Existen muchas clasificaciones, pero básicamente podemos dividirlas en dos: las puramente musculares o miofasciales y las intrínsecas de la propia articulación.
- El síndrome más frecuente es el llamado Síndrome de Disfunción Temporomandibular o Disfunción Craneomandibular.
- Un factor predisponente muy importante es el estrés.
- En la historia clínica debe darse una importancia especial al síntoma que motiva la consulta. Los síntomas fundamentales son: dolor, chasquido y limitación a la apertura bucal.
- El manejo de la patología de la ATM debe ser gestionado de forma multidisciplinar.
- La prueba complementaria habitual es la ortopantomografía y la de elección, la resonancia magnética (RM).
- El tratamiento conservador es eficaz en el 90% de los casos.
¿Qué patologías afectan a esta articulación?
Teniendo en cuenta las múltiples clasificaciones existentes y basándonos en criterios prácticos, los problemas temporomandibulares los podemos clasificar en:
- Desórdenes musculares o miopatías temporomandibulares: los cuadros más frecuentes son el síndrome miofascial y el bruxismo.
- Desórdenes articulares o artropatías temporomandibulares: son los cuadros intrínsecos de la propia ATM (luxaciones, desplazamientos discales, bloqueos, etc.).
¿Cuál es la causa de este síndrome de Disfunción Temporomandibular?
El origen de este síndrome es multifactorial y produce alteraciones en la cinética articular que dan lugar a una serie de signos y síntomas característicos.
Entre los factores etiológicos clásicamente involucrados, se distinguen los siguientes:
- Predisponentes (estrés, ansiedad, artritis, bruxismo, trastornos del desarrollo).
- Iniciadores y perpetuadores (traumatismos, sobrecarga funcional, laxitud articular, osteoartritis degenerativa, espasmo muscular masticatorio, aumento de la fricción).
¿Cuáles son los síntomas principales?
Tres son los síntomas fundamentales que pueden hacer pensar en una patología o trastorno de la ATM: dolor, chasquido y limitación a la apertura bucal.
Según la Sociedad Americana del Dolor Orofacial, las 10 preguntas básicas o preliminares que deben reflejarse en un cuestionario sobre desórdenes temporomandibulares son:
- ¿Tiene dificultad, dolor o ambos al abrir la boca, por ejemplo, al bostezar?
- ¿Se ha quedado alguna vez su mandíbula atascada, bloqueada o desencajada?
- ¿Tiene dificultad, dolor o ambos cuando mastica, habla o mueve la mandíbula?
- ¿Ha notado ruidos en las articulaciones mandibulares?
- ¿Nota frecuentemente rigidez, tirantez o cansancio en la mandíbula?
- ¿Siente dolor alrededor de los oídos, sienes o mejillas?
- ¿Tiene frecuentes dolores de cabeza, cuello o dientes?
- ¿Ha tenido recientemente algún traumatismo en la cabeza, cuello o mandíbula?
- ¿Ha notado algún cambio reciente en su forma de morder?
- ¿Ha sido previamente tratado de algún dolor cervicofacial inexplicable o por un problema de la ATM?
Todas ellas se pueden sintetizar en cinco preguntas relacionadas con los síntomas más importantes: dolor, ruidos y función mandibular alterada (tabla 1).

¿Qué es el bruxismo?
Se considera que el bruxismo es un movimiento oral parafuncional liberador de tensión emocional (de ahí la importancia del estrés), con apretamiento o rechinamiento dentario fuera de los movimientos fisiológicos masticatorios o de deglución.
El BS (Bruxismo del sueño) es un trastorno frecuente, presentando una prevalencia media del 8% en la población general. Sin embargo, el BV (Bruxismo de la vigilia) está caracterizado, sobre todo, por la presencia de episodios de apretamiento dentario más que de rechinamiento y tiende a aumentar con la edad con una prevalencia estimada del 12% en niños y hasta un 20% en la población adulta. Es importante destacar que el BS es a menudo coexistente con el de la vigilia. Casi un tercio de los pacientes que reportan BS son conscientes de tener BV también.
En cuanto a la etiopatogenia, el bruxismo es considerado una condición multifactorial de variables anatómicas, fisiológicas y psicológicas. Las raíces del problema se pueden sintetizar en los siguientes puntos:
- Genética y personalidad.
- Alteraciones del sistema nervioso central (SNC).
- Trastornos del sueño.
- Estrés.
- Oclusión.
¿Cómo reconocer el bruxismo? CRITERIOS DIAGNÓSTICOS
- Criterios presuntivos (revelados por el paciente o familiar):
- Dolor, tensión o rigidez muscular masticatoria por la tarde o al despertar por la mañana.
- Autoconocimiento de rechinado o apretamiento dental.
- Rechinado dental nocturno confirmado por un familiar.
- Cefaleas de características tensionales.
- Criterios de confirmación (objetivables):
- Hipertrofia maseterina/temporal.
- Sensibilidad muscular aumentada a la exploración manual.
- Indentaciones en los bordes laterales de la lengua y la mucosa yugal (línea alba),
- Facetas de desgaste dentarias, exageradas o anómalas.
- Posible presencia de ronquidos, apneas y reflujo gastroesofágico durante el sueño relacionados con el SAHOS (Síndrome de Apnea Hipopnea Obstructiva del Sueño).
Enfoque terapéutico de la Patología de la ATM
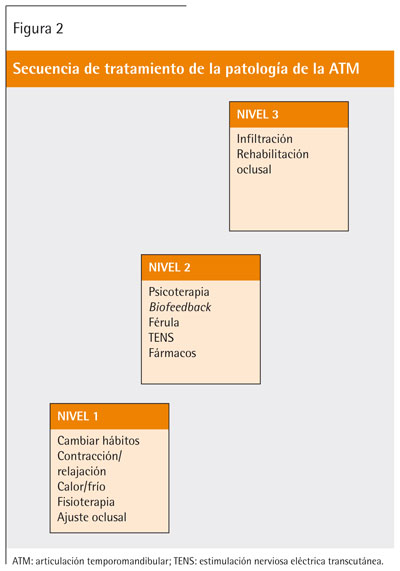
Se basa en las siguientes actuaciones (figura 2):
- Prevención de hábitos y parafunciones.
- Ejercicios de contracción/relajación muscular y mental.
- Calor/frío en las zonas doloridas o contracturadas
- Fisioterapia: ejercicios de distensión activa y pasiva y masaje muscular.
- Tratamiento oclusal: empezando por la eliminación de prematuridades y continuando con tratamientos rehabilitadores más complejos si es preciso.
- Psicoterapia: si existen desórdenes emocionales.
- Técnicas de biofeedback: con procedimientos de autorrelajación.
- Férulas de miorrelajación o de descarga muscular: permite la relajación muscular y la modificación del hábito parafuncional.
- También existen otras férulas (de recaptación) que se utilizan para recapturar el disco articular en desplazamientos leves
- Neuroestimulación eléctrica transcutánea y ultrasonidos.
- Tratamiento farmacológico: comprende antiinflamatorios no esteroideos, analgésicos, ansiolíticos, hipnóticos, relajantes musculares y antidepresivos.
- Infiltraciones: se basa en la infiltración muscular de anestésicos.
Si estas medidas no son suficientes, podemos recurrir a:
- Artroscopia: técnica quirúrgica mínimamente invasiva que consiste en un lavado de la articulación (hipomovilidades, desplazamientos discales degeneracionales) y que permite tratar los trastornos intracapsulares de la ATM cuando no se resuelven con el tratamiento convencional.
- Artrocentesis: técnica de lavado por doble punción de la ATM que se utiliza también en trastornos intracapsulares.
- Cirugía abierta de la ATM: entre ellas figuran la condilotomía, eminectomía, condilectomía, meniscoplastia entre otras.
Todas ellas en casos de patología avanzada y con sintomatología en las que ha fracasado el tratamiento conservador.
Tan importantes como las medidas de corrección son las medidas preventivas:





